Haavatüübid
Convatec’i haavaravi tooted efektiivseks ja lihtsaks kasutamiseks.
Haavad võivad olla ägedad ja raskesti paranevad (hard-to-heal). Palun valige haavatüüp mille kohta soovite rohkem infot.
Diabeetiline jalahaavand
Hinnanguliselt umbes 15% inimestel, kellel esineb diabeet (ca 150 miljonit inimest maailmas), esineb mõni erineva astmega diabeetilise jalahaavandi vorm.
Diabetes mellitus on krooniline haigus, mis põhjustatud kas pankrease poolt insuliini tootmise puudulikusest või keha võimest mitte kasutada toodetud insuliini. Selline olukord vajab pidevat jälgimist hoidmaks seisundit kontrolli all ja on seotud tõsiste komplikatsioonidega nagu vaskulaarsed haigused,retinopaatia, diabeetiline neuropaatia ja diabeetiline jalahaavand.
Diabeetilist jalahaavandit võib seostada:
- Suurenenud infektsiooniriskiga
- Elukvaliteedi langusega
- Liikuvuse vähenemisega
Diabeetilise jalahaavandi ravis on peamine optimaalne hoolitsus haavandite eest.
Kirjandus:
Boulton AJ. The diabetic foot: a gobal view. Diabetes Metab Res Rev. 2000;16(Suppll):S2-5.
Diabeetilise jalahaavandi hindamine
On hinnatud, et 85% diabeetilistest jalaamputatsioonidest oleks võimalik ära hoida õigeaegse avastamise ja sobiliku raviga. (1) Diabeetilise jalahaavandiga patsientidel peaks olema haavandi iseloomulikud tegurid (nagu suurus,sügavus,välimus ja asukoht) mõõdetud ja haavandi põhjus (neuropaatiline, isheemiline või neuroisheemiine) välja selgitatud (2).
ENNE haavandi hindamist on haavapuhastus tavaliselt vajalik, et eemaldada nekrootilist kudet või ümbritsevat vohandit1.
Wagner‘i haavandi klassifikatsioon (4)
- Staadium 0. 0 staadumis (ehk algstaadiumis) on nahk terve ja ilma vigastusteta. Võib esineda hüperkeratoosi või kergeid vohandeid või kergemaid deformatsioone jalalaba piirkonnas.
- Staadium 1. Esimese staadiumi korral esineb pindmine haavand.Haavandi põhi võib olla nekrootiline või kaetud elujõulise granulatsioonikoega.
- Staadium 2. Haiguskolle on sügavam ja ulatub luuni, sügava kelmeni, kõõluseni või liigese kapslini. Puudub veel abtsess või luupõletik.
- Staadium 3. Eelnevad kahjustused on arenenud edasi sügavaks abtsessiks, osteiidiks või osteomüeliidiks. Täpset ulatust on pindmise vaatluse käigus raske määratleda.
- Staadium 4. Osadel varvastest või esijalal ilmneb gangreen, mis võib olla märg või kuiv.
- Staadium 5. Selles staadiumis on kahjustus juba selline, et jala paranemine või lokaalne ravi pole enam võimalik.
Peamised kaalutlused ravis:
Haava kontroll neuropaatilise ja neuroisheemilise haavandi korral tugineb multidistsiplinaarsele ja mitmekülgsele lähenemisele, mis sisaldab endas kõiki tegureid, mida diabeediga patsient vajab.
“Iga nahapinna vigastus diabeetilisel jalal on kui sissepääsu võimalus bakteritele ja hilisemate probleemide põhjuseks (3).”
“Eesmärk on ravida haavandeid esimese 6 nädala jooksul alates nende arenemisest.”
“See aeg nõuab jõulisemat lähenemist ja ravi, mis võimaldaks olukorra kontrolli alla saada ning mida tuleb kindlasti kasutada (2).”
“Diabeetilise jala haiguskollet ei peaks kunagi jätma tähelepanuta kuni see on paranenud ja ka hiljem peaks seda veel jälgima vähemalt kuu jooksul” (3)
Kirjandus
- Armstrong DG, Lavery LA. Diabetic foot ulcers: prevention, diagnosis and classification. Am Fam Physician. 1998;57(6):1325-1332, 1337-1328.
- Frykberg RG. Diabetic foot ulcers: pathogenesis and management. Am Fam Physician. 2002;66(9):1655-1662.
- Edmonds ME, Foster AVM. Managing the diabetic foot. Oxford, UK: Blackwell Science; 2000.
- Wagner FW, Jr. The diabetic foot. Orthopedics. 1987;10(1):163-172.
Haavasidemed ja -plaastrid diabeetiliste jalahaavandite korral
Haava eksudaat pole lihtsalt inertne vedelik – selle komponentide ja põhjuste arusaamine aitab parandada üldist haavahooldust1.
Peamised tegurid diabeetilise jalahaavandi ravis on haavapuhastus, infektsioonikontroll, surve vähendamine haavale ja re-vaskularisatsioon1.
Halb diabeetilise jalahaavandi paranemine on üks tavalisemaid põhjuseid alajäsemete amputatsioonide puhul diabeetikute hulgas2.
Oluline on saavutada niiskuse tasakaal diabeetilises jalahaavandis ja haavasidemed peaksid hoolitsema järgmiste tegurite eest3:
- Kaitsma haava trauma eest
- Säilitama optimaalset haavaravi keskkonda
- Vähendama infektsiooni riski
Kirjandus:
- Piaggesi A, Baccetti F, Rizzo L, Romanelli M, Navalesi R, Benzi L. Sodium carboxylmethyl-cellulose dressings in the management of deep ulcerations of diabetic foot. Diabet Med. 2001;18(4):320-324.
- Pecoraro RE, Reiber GE, Burgess EM. Pathways to diabetic limb amputation. Basis for prevention. Diabetes Care. 1990;13(5):513-521.
- Consensus Development Conference on Diabetic Foot Wound Care: 7-8 April 1999, Boston, Massachusetts. American Diabetes Association. Diabetes Care. 1999;22(8):1354-1360.
Mis teeb diabeetilise jalahaavandi eriliseks?
Diabeetiline jalahaavand on tavalisest komplitseeritum seoses jala tundlikuse vähenemisega või kadumisega (neuropaatiline jalahaavand) või tingituna ebapiisavast jala verevarustusest (isheemiline haavand) või mõlemast koos (neuro-isheemiline haavand).
Väikesed haavad, nagu villid, mis tekivad kergelt jalanõude hõõrdumisest või vohandid, mis on põhjustatud pidevast mehaanilisest survest jalale – neist võib areneda täielik haavand, kui see jätta ravita1 Diabeedi diagnoosiga inimene peab erilist tähelepanu pöörama oma jalahooldusele.
Tavalised haavandite tekkimise kohad on kannad ja jalatallad ja varvaste pinnad.
Kui Sa kahtlustad, et Sul on diabeetiline jalahaavand pöördu kohe arsti või diabeediõe poole. Sinu perearst või -õde võib anda Sulle nõu Sinu tervise ja diabeetilise jalahaavandi riski suhtes.
Kirjandus:
- Edmonds ME, Foster AV. Diabetic foot ulcers. BMJ. 2006;332(7538):407-410.
Ebapiisav verevarustus jalas (ischeemiline haavand)
🟣
Tundlikuse vähenemine või kadumine jalas (neuropaatiline haavand)
🟣
Kanna või jalatalla haavandumine
Jalahaavandid
Jalahaavand on raskesti paranev haavand (hard-to-heal wound).
Venoosne staas ja arteriaalne jalahaavand on kehva verevarustuse tagajärg jalgades, mis on põhjustatud kas veresoonte enda probleemidest või siis kaasuva haiguse poolt põhjustatuna.
Enamus jalahaavanditest on venoosset päritolu (umbes 80-90%). Arteriaalsed jalahaavandid esinevad kuni 5-10% juhtudest. Haavandid, mis on põhjustatud nii venoossetest ja arteriaalsetest probleemidest võivad samuti esineda ja nende ravi on tavalisest keerulisem3. Veel võib haavandeid põhjustada näiteks. Neuropaatia, mida seostatakse tavaliselt diabeediga2.
Jalahaavandeid seostatakse tavaliselt vanemate inimestega4 ja kõrgem esinemissagedus esineb rohkem naistel kui meestel5.
Kirjandus
- Murphy C, Atkin L, Swanson T, Tachi M, Tan YK, Vega de Ceniga M, Weir D, Wolcott R. International consensus document. Defying hard-to-heal wounds with an early antibiofilm intervention strategy: wound hygiene. J Wound Care 2020; 29(Suppl 3b):S1–28.
- Phillips TJ, Dover J. Continuing medical education: Leg ulcers. Journal of the American Academy of Dermatology. 1991;25(6):part 1:965-989
- Grey JE, Enoch S and Harding KG. ABC of Wound Healing: Venous and arterial leg ulcers. BMJ 2006;332:347-50.
- Callam MJ, Harper DR, Dale JJ, Ruckley CV. Chronic ulcer of the leg: clinical history. BMJ 1987;294;1389-1391
- Callam MJ, Ruckley CV, Harper DR, Dale JJ. Chronic ulceration of the leg: extent of the problem and provision of care. BMJ 1985;290:1855-1856
- Weingarten MS. State of the art treatment of chronic venous disease. Clin Infect Dis 2001;32:949-54
Jalahaavandite hindamine
Venoossete ja arteriaalsete jalahaavandite ravi ja hooldus on erinev.
Hoolika anamneesi ja eelnevate haiguslugude uurimise tulemusena tuleb hinnata, kas tegu on arteriaalse või venoosse haavandiga. Haavandi asukoht ja väljanägemine, haavandi kujunemine ja teiste tegurite olemasolu tuleb üles tähendada. Tuleks läbi viia ABP rõhutest, et välistada tõsise arteriaalse seisundi olemasolu jäsemel, sest komperssioonravi kasutamine arteriaalse seisundiga jäsemel võib süvendada isheemilist seisundit ja jäset rohkem kahjustada (1).
Venoossete jalahaavandite ravi ja hooldus
Astmeline kompressioonravi on venoossete jalahaavandite ravis kõige olulisem tegur. Saadaval on erinevaid kompressioonsidemete süsteeme, aga olulinie on, et nad tagaks astmelise rõhu alates pahkluust kuni põlveni (2). Haavapuhastus võib kiirendada haavandi paranemist ja võimalik infektsioon peab saama korralikult ravitud (3).
Arteriaalsete jalahaavandite ravi ja hooldus
Kui võimalik, siis arteriaalse haavandi ravi eesmärk on taastada jäseme verevarustus. Erinevalt venoossete jalahaavandite ravist pole kompressioonravi arteriaalse jalahaavandi korral näidustatud. Infektsiooni esinemise korral tuleb raviga kiiresti alustada, et vältida haavandi süvenemist. Haavapuhastus pole sobilik arteriaalse jalahaavandi korral, sest see võib süvendada isheemiat (3).
Kirjandus
-
- Clinical Practice Guidelines. The nursing management of patients with venous leg ulcers. Recommendations. Royal College of Nursing, 2006. Available to download at: http://www.library.nhs.uk. Accessed 16/10/07.
- Kunimoto B, Cooling M, Gulliver W, Houghton P, Orsted H, Sibbald RG. Best practices for the prevention and treatment of venous leg ulcers. Ostomy/Wound Man 2001;47(2):34-50
- Grey JE, Enoch S and Harding KG. ABC of Wound Healing: Venous and arterial leg ulcers. BMJ
Tooted jalahaavandite korral
On olemas lai tootevalik haavasidemeid, mis on ettenähtud kasutamiseks venoossete ja arteriaalsete jalahaavandite korral.
Peamised tegurid, mida tuleb arvestada kaasaegses haavahoolduses on järgmised:
- Haavapuhastus aitab kiirendada paranemisprotsessi1
- Korralik bakteriaalse kolonisatsiooni ja infektsiooni ravi1
- Kindlustada niiske haavaravi keskkond kasutades vastavaid haavasidemeid1
- Kasutada sobilikke haavasidemeid rohke eksudaadiga haavade korral1
- Võimalikult harv haavasidemete vahetussagedus, et kaitsta uusi tekkinud kudesid1
Astmeline kompressioonravi on venoossete jalahaavandite ravi ja paranemise alussammas.
TÄHELEPANU: Arteriaalsete jalahaavandite korral on põhiline vajadus suurendada verevarustust jäsemetes. Kompressioonravi pole sobilik arteriaalsete jalahaavandite korral. Haavapuhastus pole sobilik arteriaalse jalahaavandi korral,sest see võib süvendada isheemiat2.
Kirjandus
- Kunimoto B, Cooling M, Gulliver W, Houghton P, Orsted H, Sibbald RG. Best practices for the prevention and treatment of venous leg ulcers. Ostomy/Wound Man 2001;47(2):34-50.
- Grey JE, Enoch S and Harding KG. ABC of Wound Healing: Venous and arterial leg ulcers. BMJ 2006;332:347-50.
- Vanscheidt W, Lazareth I, Routkovsky-Norval C. Safety evaluation of a new ionic silver dressing in the management of chronic ulcers. Wounds. 2003;15(11):371-378.
- Harding KG, Price P, Robinson B, Thomas S, Hofman D, 2001. Cost and dressing evaluation of Hydrofiber and alginate dressings in the management of community-based patients with chronic leg ulceration. Wounds 13(6): 229-236.
Lamatised
Lamatistel on märkimisväärne mõju nii patsientidele kui tervishoiutöötajatele.
Lamatist ( tuntud ka kui survehaav, lamamishaav jne) võib defineerida kui lokaliseerunud naha ja alumiste kudede kahjustust, mis on tingitud rõhust, survest, hõõrdumisest ja/või nende kombinatsioonist1.
Elu kvaliteeti võib mõjutada2:
- Füüsilise võime vähenemine
- Sotsiaalse võime kahanemine
- Kehv kehatunnetus
- Iseendaga toimetuleku ja elu üle kontrolli kaotamine
Lamatist seostatakse koos võimaliku tugeva valu ja infektsiooniriski tekkimisega3.
Lamatistel on kalduvus tekkida väga kiiresti eakatel inimestel ja neil, kellel esineb selgrookahjustus4.
Kirjandus
- European Pressure Ulcer Advisory Panel. Pressure ulcer treatment guidelines. 1998. Available at http://www.epuap.org/gltreatment.html. Accessed November 30, 2007
- Langemo DK, Melland H, Hanson D, et al. The lived experience of having a pressure ulcer: a qualitative analysis, Adv Skin Wound Care, 2000;13:225–35.
- Sanada H, Nakagami G, Romanelli M. Identifying criteria for pressure ulcer infection. In: Moffatt CJ, K Cutting, B Gilchrist, F Gottrup, D Leaper, and P Vowden, eds. European Wound Management Association (EWMA). Position Document. Identifying criteria for wound infection. London: MEP Ltd; 2005:6-9.
- Thomas DR. Prevention and treatment of pressure ulcers: what works? what doesn’t? Cleve Clin J Med. 2001;68(8):704-707, 710-714, 717-722.
Haavasidemed ja hooldus lamatiste korral
Esmane hool lamatiste korral sisaldab:
- haavapuhastust;
- haavasideme kasutamist;
- ja võimalusel;
- kaasuvat ravi1.
Lamatiste ravi sisaldab mitmeid ravistrateegiaid, kuhu kuuluvad1:
- Nekrootilise koe eemaldamine haava hindamisel.
- Haava puhastamine esmaseks hindamiseks ja haavasideme vahetus.
- Eksudaadi hulga kontroll läbi haavasidemete, tagamaks niisket haavaravi keskkonda ilma kudesid kahjustamata või haavapõhja matseratsiooni tekitamata.
- Bakterite kolonisatsiooni ja infektsiooniravi.
Kirjandus
- AHCPR. AHCPR supported clinical practice guidelines. 15 Treatment of pressure ulcers; 1994. Available at http://www.ncbi.nlm.nih.gov/books/bv. Accessed January 20, 2008.
Lamatiste hindamine ja hooldus
Lamatis võib areneda igas pehmes koes kauakestva surve toimel isegi 1-2 tunni jooksul.
Kuigi väljaulatuvate luude kohad (seal kus luu on nahale väga lähedal) on eriliselt eelistatud kohad lamatiste tekkeks, võib ka hõõrdejõust tingituna tekkida erinevaid lamatisi.
Teised riskifaktorid
Liigne niiskus: Ehki naha niiskus iseenesest pole otsene lamatise tekkimise põhjus, pehmendab või matsereerib see nahka ning teeb selle rohkem vastuvõtlikumaks kahjustuste tekkimiseks3.
Kuivus: kui nahk kaotab oma niiskuse, muutub ta kuivaks, ketendavaks ja vähem elastsemaks3. Haavanditel on soodumus tekkida just kuiva naha korral.

Kui Teil või kui ka Teie hooldajal tekib kahtlus, et lamatis hakkab arenema ja nahale on tekkinud vill või näha on lahtist haava, siis pöörduga kohe spetsialisti (arsti või meditsiiniõe) poole.
Kuigi puudub ühtne arusaam ja lähenemine lamatiste parimaks hoolduseks ja raviks, on kliiniliselt tõestatud mõned kindlad ennetus- ja ravistrateegiad. 1
Lamatiste ennetamine
Varajased toimingud tagavad lamatiste tekke ennetamise. 1
Ennetavad strateegiad: 1
- Lamatise arengu riski hindamine
- Säilitada naha terviklikkus
- Vähendada voodis lamamise aega
- Vähendada survet kudedele
- Jälgida toitumist
Erinevad riskihindamismeetodeid, nagu Waterlow, Norton and Braden skaalad, kasutatakse tavaliselt patsiendi riski hindamiseks, millisel määral võib tekkida lamatis. Neid võib kasutada üldist hinnangut andes, kuid ei tohi ära unustada kliinilist hindamist.
Lamatiste hindamine 2
Lamatiste hindamine peaks sisaldama järgmisi aspekte:
Hinnangut lamatise osas:
- Lokalisatsioon, paranemise staadium ,haava olukord (eksudaadi hulk), ümbritseva naha hinnang , valulikkus
- Lamatisi tuleb jälgida ja neid hinnata regulaarselt
Hinnangut patsieni kohta:
- Toitumus
- Kas valu on seotud lamatise või raviga
- Psühhosotsiaalne staatus
Lamatiste hooldus ja ravi1,2
Lamatiste ravis on palju tegureid ja lähenemisi, millest osa on toodud allpool:
- Vähendada survet ja hõõrdumist
- Survet vähendavad vahendid on omal kohal, kuid nende üksteisele eelistamist pole kindlalt tõestatud
- Keha asendi vahetamine
- Optimaalne haavaravi koos sobivate haavasidemetega
- Haava puhastamine nekrootilistest kudedest
- Jälgida bakterite olukorda haavas
- Patsiendi tervislik toitumine
Lamatiste ravi läbi kirurgilise sekkumise võib aidata paranemise kulgu. Peamine probleem, mis on seotud selle raviga, on patsiendi vastupanuvõime. 1
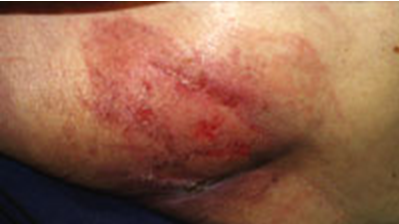
Matseratsioon koos hõõrdumisest tekkinud vigastusega
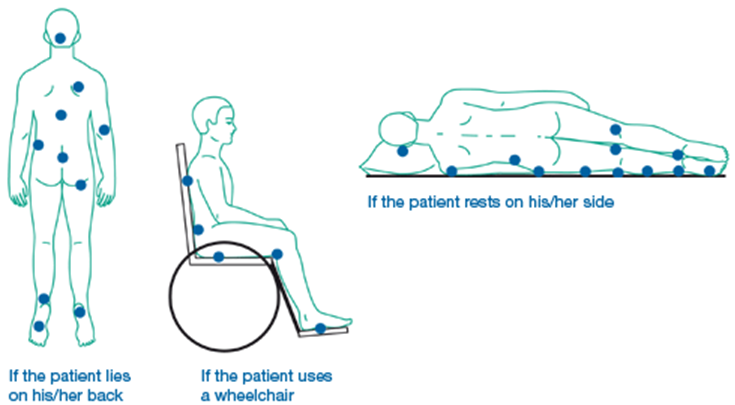
Tavalised lamatiste esinemise kohad on ära toodud allolevate joonistuste peal
Kirjandus
- Thomas DR. Prevention and treatment of pressure ulcers: what works? what doesn’t? Cleve Clin J Med. 2001;68(8):704-707, 710-714, 717-722.
- European Pressure Ulcer Advisory Panel. Pressure ulcer treatment guidelines. 1998. http://www.epuap.org/gltreatment.html. Accessed November 30, 2007.
- National Pressure Ulcer Advisory Panel. NPUAP Staging Report. Available at: http://www.npuap.org/. Accessed October 10, 2006.
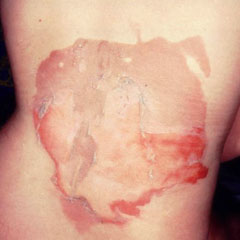
Põletused
Põletused on tavalised ja sageli juhtuvad. Enamus neist on väiksed ja nendega tegeletakse haiglaväliselt, mõnikord ka trauma- ja erakorralise meditsiiniosakondades, mõned põletused võivad olla patsiendile laastavad1.
Pindmised põletused on harva eluohtlikud, kuid kahjustused võivad olla ulatuslikud2 ja ravi eesmärk peaks olema korralik lõpptulemus3.
Pindmisi põletusi võib seostada:
- Valuga – mõnedel juhtudel tugev valu
- Suurenenud infektsiooniriskiga
- Armistumise ja funktsionaalse kahjustusega3
- Patsiendi psühholoogilise traumaga2,3
Ravivõtete eesmärk põletuste korral on4:
- Vältida infektsiooni
- Vähendada valu
- Toetada effektiivset haava paranemist
- Vähendada võimaliku armistumise teket ja psühholoogilist traumat
- Taastada või asendada kahjustatud nahk ja normaalne liikuvus
Haavasidemed põletuse korral
Haavasidemed pindmiste põletuste korral peaks (5):
- Säilitama niiske haavaravi keskkonna
- Absorbeerima liigse eksudaadi
- Tagama haava kaitse väliste mõjude eest vähendamaks infektsiooniriski
- Säilitama maksimaalse kontakti haavaga
- Et oleks lihtne kasutada ja ka eemaldada haavalt
Kirjandus
- Hettiaratchy S, Dziewulski P. ABC of burns. Introduction. BMJ. 2004;328(7452):1366-1368.
- Vloemans AF, Soesman AM, Kreis RW, Middelkoop E. A newly developed hydrofibre dressing, in the treatment of partial-thickness burns. Burns. 2001;27(2):167-173.
- van Baar ME, Essink-Bot ML, Oen IM, Dokter J, Boxma H, van Beeck EF. Functional outcome after burns: a review. Burns. 2006;32(1):1-9.
- Morgan ED, Bledsoe SC, Barker J. Ambulatory management of burns. Am Fam Physician. 2000;62(9):2015-2026, 2029-2030, 2032.
- Alsbjorn B, Gilbert P, Hartmann B, et al. Guidelines for the management of partial-thickness burns in a general hospital or community setting–recommendations of a European working party. Burns. 2007;33(2):155-160.